La azoospermia en particular, es un tema que para muchos hombres es un tabú, debido a que muy pocos tienen la confianza para poder consultar con un médico ante la incapacidad de poder tener hijos con su pareja.
Habitualmente quien consulta es la mujer. El hombre en cambio se ve envuelto en presión social, pensamientos machistas y el ego mismo, pero esta historia parece empezar a cambiar, cada vez son más lo hombres que se interesan por saber si son fértiles o no.
Por lo que te brindaré en este artículo las definiciones, causas básicas, factores de riesgo y por supuesto, el manejo y estudios necesarios para poder hacer el diagnóstico oportuno de esta enfermedad.
La azoospermia es definida como la ausencia de espermatozoides en la eyaculación.
La Infertilidad Masculina puede ser secundaria a este defecto, por lo tanto, el reconocimiento temprano y el asesoramiento médico especializado es de vital importancia para realizar los tratamientos respectivos.
El Origen de la azoospermia
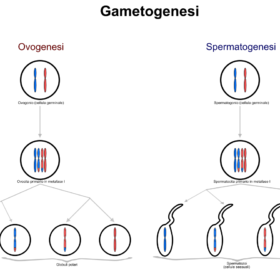
De un proceso llamado gametogénesis (formación de células de la reproducción) se originan como proceso final, los espermatozoides (Células reproductoras del hombre) que serán los encargados de llevar la carga genética en forma de cromosomas para completar junto a los óvulos (Células reproductoras femeninas) el proceso de fecundación.
Del total de problemas de infertilidad a nivel mundial se ha estimado que al menos un 35-45% de las causas es por infertilidad masculina, y de estos un 10 a 15% son por azoospermia directamente, por lo que es importante que el hombre se informe y consulte con un médico especialista.
En relación al origen de esta enfermedad se han descrito múltiples factores entre los que podemos mencionar:
- Congénito
- Infeccioso
- Traumático o Consecuencia de una cirugía
- Endocrino
- Tumores
- Factores Ambientales y Tóxicos
- Idiopático
Detallaremos puntualmente cada uno de ellos, según frecuencia de aparición.
Origen Congénito
En este grupo podemos hacer mención de dos enfermedades principalmente:
Criptorquidia: fallo en el descenso de uno o ambos testículos hacia la bolsa escrotal antes del nacimiento. El descenso del testículo es importante, debido a que si los testículos permanecen a nivel abdominal el calor corporal afecta la producción de espermatozoides; además la falla en el descenso predispone al hombre al cáncer de testículo.
Hipospadias: se refiere a un defecto congénito que causa un trayecto de la uretra aberrante, se le considera como la anomalía del pene más frecuente la importancia de mencionarla reside en que en la vida adulta esta anomalía afecta la fertilidad y el proceso mismo de las relaciones sexuales.
Origen Infeccioso
En esta categoría es importante mencionar que las enfermedades de transmisión sexual pueden afectar la fertilidad no solo femenina sino también la del hombre. El origen de la azoospermia por infección se relaciona con el daño que los microorganismos causan a los conductos deferentes y trompas de falopio, lo que impide la correcta unión entre los espermatozoides y los óvulos.
Se han descrito como principales agentes causales, Chlamydia trachomatis, Neisseria gonorrhoeae, Ureaplasma urealyticum, Escherichia coli, Sthaphylococcus aureus, en Latino América se ha descrito una causa de azoospermia obstructiva, la infección por Mycobacterium tuberculosis.
Origen Traumático
A diferencia de las mujeres, el hombre se encuentra más predispuesto a lesiones en la zona genital por la práctica de deportes de contacto. Sin embargo existen procedimientos quirúrgicos los cuales pueden afectar el proceso de secreción del líquido seminal, la producción de espermatozoides y las vías de excreción.
Dentro de estos procedimientos se mencionan las cirugías que resuelven procesos tales como hernias inguinales, hernias escrotales, varicoceles y resecciones de masas.
Origen Genético
En este grupo se engloban diversas enfermedades de las cuales podemos mencionar una que tiene alta frecuencia de aparición: Síndrome de Klinefelter. Este defecto se caracteriza por la presencia de un par de cromosomas más al momento de la fecundación 47 XXY, la cual causa una falla a nivel testicular que genera azoospermia y oligoospermia severa.
Aunque se describe que el origen genético representa un 5% de los casos de infertilidad, la mayoría de estos se ven relacionados a una afectación mayor, como retraso mental, ginecomastia, hipogonadismo hipergonadotrópico. Menos frecuente aún es la ausencia congénita de conductos deferentes, que se verá caracterizada por una azoospermia obstructiva.
Origen Endocrino
Dentro de las causas de infertilidad masculina, este origen representa menos de un 5%, pero presenta repercusiones mayores. Al igual que en la mujer, el hombre necesita de un balance de hormonas tales como hormona luteinizante, testosterona, estradiol, globulina fijadora de hormonas sexuales, prolactina y Hormona estimulante de tiroides para un correcto proceso de crecimiento, desarrollo y producción de espermatozoides, desarrollo de caracteres masculinos, el mantenimiento de la función sexual y la libido.
Origen Tumoral (Cáncer)
En este contexto el uso de quimioterapia, radioterapia y la misma cirugía puede provocar un daño a la células testiculares, por lo que es importante que todo aquel paciente que presenta un proceso tumoral o cancerígeno, realice un proceso de criopreservación de esperma, con la intención de poder salvar el deseo reproductivo, el cual se llevará a cabo en la mayoría de los casos mediante métodos asistidos.
Origen Ambiental y Toxicológico
Cada día son más jóvenes que dan inicio en edades tempranas al consumo de alcohol, drogas ilícitas y tabaco, lo cual no solo los predispone a daño hepático, neuronal, psicológico entre otros, sino además se ha documentado que el consumo de los anteriores repercute en la calidad y cantidad de espermatozoides que se producen a nivel testicular.
Por ejemplo el alcohol, tiene un efecto de tipo inhibitorio sobre la producción de testosterona en las células de Leydig a nivel testicular, esta hormona es importante para brindarle la capacidad de motilidad al espermatozoide.
La exposición a solventes, marihuana, nicotina y pesticidas se ha relacionado con la presencia de espermatozoides anormales los cuales pierden su capacidad de fecundar.
Cómo se realiza el diagnóstico de la Azoospermia
Iniciando con la elaboración de una historia clínica completa con detalle en los antecedentes médicos, quirúrgicos, familiares y patológicos que pudieran haber comprometido la fertilidad.
El examen físico detallado con un alto énfasis en el aparato genital, puede exponer la causa básica de la azoospermia, buscando a nivel del pene (hipospadias, fimosis, cicatrices, lesiones por enfermedades de transmisión sexual)
Es importante recordar que en el arsenal médico, se cuenta con equipo que permite darle medición al testículo, para determinar si su volumen, tamaño y forma son correctos, estos son llamados orquidómetros de Prader, donde se considera normal un volumen entre 20-24 cc. Todo aquel testículo pequeño menor de 10cc deberá someterse a pruebas complementarias.
- Espermatograma
Este es el examen por excelencia para dictaminar el resultado de un paciente debido a que permitirá determinar aspectos básicos del semen:
- Cantidad de espermatozoides por cc o mL:
- Motilidad de los espermatozoides.
- Morfología de los espermatozoides.
- Presencia de otras células.
- Evalúa la función de las glándulas sexuales.
¿Cuáles son las indicaciones de un espermatograma?
- Infertilidad
- Infecciones genitales
- Varicoceles
- Pérdidas fetales recurrentes
- Vasectomía
- Criptorquidea
- Exposición a tóxicos
- Tratamientos para Cáncer
¿Cómo se toma la muestra?
Se brinda asesoría al paciente sobre cual es la forma en la que debe de trasladar la muestra, el tiempo para presentarla a laboratorio y el lugar así como las normas higiénicas para la misma.
Se recomienda que la recolección de la muestra sea luego de 2-7 días de abstinencia sexual.
No debe transcurrir más de una hora desde la toma de muestra hasta el momento de evaluación de la misma.
La muestra debe ser obtenida de la manera más limpia posible, evitando el uso de condones, realizando una adecuada limpieza genital y de manos.
¿Qué parámetro de la muestra brinda el diagnóstico?
Específicamente el recuento de espermatozoides, mediante aumentos en un microscopio se evalúa la cantidad de espermatozoides presentes en un cuadrante, en la condición de azoospermia reportarán ninguno, y se deberá ya confirmar con un segundo espermatograma, para proceder luego a identificar la causa que pudiera ser secundario a una Vasectomía eficaz, pues se impide el paso de los espermatozoides desde el testículo a los conductos deferentes o bien secundario a una falla testicular severa.
¿Cómo se clasifica la Azoospermia?
- Secretora:
El defecto se encuentra en la producción de los espermatozoides, y en la mayoría de los casos es secundario a una alteración genética, la cual puede identificarse con la realización de un cariotipo (Evaluación de los cromosomas).
Se recomienda para estos casos la realización de una biopsia de testículo la cual confirmaría la ausencia total de espermatozoides y en el mejor de los casos la presencia de cantidades mínimas que pueden ser tomadas para procedimientos de reproducción asistida.
- Obstructiva:
En esta categoría el problema radica en las vías de excreción de los espermatozoides pudiendo ser a tres niveles:
- Del testículo a los conductos deferentes
- De los conductos deferentes a la uretra
- De la uretra hacia el exterior
El tratamiento irá dirigido a estos niveles, dentro de los procedimientos que más se realizan mencionamos, la epididimovasostomía, la vasovasostomía y la resección transuretral de los conductos eyaculadores.
Al igual que en el caso anterior, cuando la pareja desee concebir deberá recurrir como último recurso a la obtención de espermatozoides directamente del testículo para fines de fertilización asistida.
En esta lucha no estás solo, existen especialistas a tu disposición y con las mejores herramientas para brindarte el diagnóstico y tratamiento requerido, consulta!